Endometrioza
Endometrioza to choroba, w której tkanka podobna do wyściółki macicy rozrasta się poza macicą, powodując silne bóle i problemy z płodnością. Dotyka 10-15% kobiet w wieku rozrodczym, w tym dwa miliony Polek. W 96% przypadków obniża płodność, a u połowy pacjentek z niepłodnością jest główną przyczyną problemów z zajściem w ciążę. Chociaż dokładne przyczyny pozostają nieznane, naukowcy wskazują na czynniki hormonalne, genetyczne i immunologiczne. Wczesna diagnoza ma kluczowe znaczenie – im szybciej wykryje się chorobę, tym większe szanse na skuteczne leczenie i macierzyństwo. Dowiedz się, jak rozpoznać objawy endometriozy i jakie metody leczenia oferuje współczesna medycyna.

Najważniejsze informacje
- Endometrioza dotyka 10-15% kobiet w wieku rozrodczym, w 96% przypadków powoduje obniżenie płodności.
- Przyczyny endometriozy pozostają nieznane – naukowcy wskazują na czynniki hormonalne, immunologiczne, genetyczne i środowiskowe.
- Szybka diagnoza jest kluczowa – im wcześniejsze rozpoznanie, tym większe szanse na skuteczne leczenie i macierzyństwo.
- In vitro to najskuteczniejsza metoda leczenia niepłodności u pacjentek z endometriozą III i IV stopnia zaawansowania.
Co to jest endometrioza?
Endometrioza to choroba, w której tkanka podobna do wyściółki macicy rozrasta się poza prawidłową lokalizacją jaką jest jama macicy. Może powodować silny ból miednicy i utrudniać zajście w ciążę. Endometrioza może rozpocząć się w momencie pierwszej miesiączki i trwać aż do menopauzy.
U podłoża endometriozy, zwanej również gruczolistością macicy, leży atypowy i nieprawidłowy rozrost tkanki endometrium, czyli błony śluzowej macicy, w innych lokalizacjach organizmu. Zaczyna ono pojawiać się poza właściwą dla siebie lokalizacją, którą jest jama macicy, tworząc skupiska rozsiane zazwyczaj w obrębie narządów rozrodczych kobiety i w miednicy mniejszej. Często ogniska endometriozy umiejscawiają się w bliźnie po cesarskim cięciu i w obrębie mięśnia macicy lub wędrują do innych organów w otrzewnej, umiejscawiając się w pęcherzu moczowym, jelitach i w całym obrębie miednicy. Zdarza się również, chociaż niezmiernie rzadko, że zmiany endometrialne znajdowano w miąższu płuc, na siatkówce oka, na skórze czy nawet w mózgu.


Często objawami endometriozy, które skłaniają pacjentkę do wizyty u lekarza, są zaburzenia cyklu miesiączkowego i problemy z zajściem w ciążę.
Pomimo tak szerokiego spektrum objawów, endometrioza może nie być łatwa do rozpoznania, ponieważ objawy mogą występować w różnej liczbie i nasileniu, a do tego często są bagatelizowane przez pacjentki.
Dopiero problemy z poczęciem skłaniają kobietę do wizyty u specjalisty i głębszego przyjrzenia się wcześniej bagatelizowanym objawom chorobowym.
Równie często zdarza się, że choroba przebiega bezobjawowo, a do jej wykrycia dochodzi przypadkowo – podczas interwencji chirurgicznej w obrębie jamy brzusznej czy w trakcie badania ginekologicznego.
Endometrioza – przyczyny i etiologia schorzenia
Chociaż endometrioza jako schorzenie znana jest już od niemal dwustu lat, dokładne przyczyny endometriozy wciąż nie są znane. Wyniki wielu lat badań nad endometriozą łączą kilka różnych teorii, wskazujących na mechanizmy i przyczyny jej powstawania.
Współcześnie uważa się, że za powstawanie endometriozy odpowiedzialny jest szereg czynników odpornościowych, hormonalnych, środowiskowych i genetycznych, a dodatkowy wpływ na nasilenie i rozmieszczenie ognisk ma wpływ szereg mechanizmów, z których część wciąż nie została poznana.
Do najważniejszych koncepcji, rzucających światło na przyczyny rozwoju endometriozy, należą:
- teoria transplantacyjna (zwana również teorią Samsona lub teorią wstecznego miesiączkowania) to jedna z najstarszych teorii, próbujących wyjaśnić powstawanie endometriozy. Pierwszy raz została zaproponowana przez doktora Samsona w 1920 roku.
Według jej założeń uważa się, że podczas menstruacji oprócz fizjologicznego i prawidłowego wydalania złuszczonego endometrium z macicy, dochodzi również do tak zwanej wstecznej menstruacji, w trakcie której krew miesięczna przemieszcza się jajowodami w górę, aż do jamy otrzewnej. Komórki endometrium, zachowując zdolność przeżycia w obcym dla nich środowisku namnażają się, tworząc ogniska choroby.
Wydaje się to logiczną hipotezą, jednak nie wyjaśnia zjawiska kompletnie. Bowiem według szacunków, wsteczna menstruacja dotyczy nawet 90% kobiet w okresie rozrodczym, a jedynie u 10% z nich rozwija się endometrioza.
Teoria ta nie tłumaczy również, w jaki sposób komórki endometrium docierają w tak odległe miejsca jak tkanka płuc, skóra czy mózg,
- teoria immunologiczna zwraca się ku zaburzeniom odporności, wskazując na mechanizm, w którym ze względu na deficyty immunologiczne, pozostające resztki krwi miesięcznej nie są usuwane przez komórki systemu odpornościowego. Zwraca się uwagę przede wszystkim na wzmożoną produkcję cytokin przez makrofagi (m.in. nadprodukcja czynnika TNF – tumour necrosis factor i interleukin). Takie, często miejscowe, upośledzenie immunologiczne może prowadzić do przetrwania komórek endometrium w miejscach, które są dla nich nieprawidłowe,
- teoria genetyczna to wciąż młoda teoria, opierająca się głównie na wywiadzie rodzinnym. Chociaż wciąż nie zidentyfikowano konkretnego genu odpowiedzialnego za zwiększone ryzyko zachorowalności na endometriozę, wymienia się grupę genów.. Należą do nich geny receptorów estrogenowych, progesteronowych i androgennych, gen p53 i gen cytochromu P450 1A1.
Badania na bliźniętach jednojajowych potwierdziły udział tych grup genów i procesu dziedziczenia w powstawaniu tej choroby. Zauważalne jest również zwiększone występowanie endometriozy u kobiet, których matki i siostry również cierpią, bądź cierpiały z jej powodu,
- teoria hormonalna zwraca uwagę na fakt, że endometrium rosnące poza macicą zachowuje się dokładnie w ten sam sposób, co endometrium wewnątrz niej. Stąd za genezę powstawania choroby uznaje się nadmiar estrogenów, który nie tylko ma sprzyjać rozrostowi endometrium, ale przede wszystkim sprawia, że komórki przeżywają w lokalizacjach niekorzystnych dla swojego rozwoju,
- teoria środowiskowa zwraca uwagę na czynniki zewnętrzne, mogące mieć wpływ na przerost i migrację komórek endometrium. Wśród takich czynników wymienia się spożywanie dużej ilości czerwonego mięsa, zanieczyszczenia i siedzący tryb życia powodujące spadki odporności, które wiążą się z teorią o immunologicznym pochodzeniu endometriozy oraz ze wzrostem poziomu estrogenu, o którym mowa w teorii o hormonalnym pochodzeniu tej choroby.
Oprócz powyższych teorii, zwraca się również uwagę na teorię migracji komórek endometrium przez układ limfatyczny i krwionośny (co mogłoby tłumaczyć pojawianie się ognisk endometriozy w częściach ciała, które ułożone są dystalnie w stosunku do macicy), oraz teoria metaplazji (zwana teorią Waldeyera), według której zdrowe komórki endometrium przekształcają się wewnątrz macicy w komórki patologiczne, o odmiennych właściwościach morfologicznych i czynnościowych, a następnie nabywają zdolność przemieszczania się poza obszar macicy.
Ujmując temat bardzo ogólnie, można powiedzieć, że endometrioza jest rodzajem samoistnego przeszczepu komórek endometrium.
Kto jest najbardziej narażony na endometriozę?
Czynniki ryzyka można wywieść bezpośrednio z powyższych koncepcji powstawania endometriozy. Do najczęściej występujących czynników ryzyka zalicza się uwarunkowania rodzinne (prawdopodobieństwo wystąpienia schorzenia jest nawet 3 do 10 razy wyższe u kobiet z rodzinną historią endometriozy) oraz schorzenia o podłożu immunologicznym (tj. toczeń trzewny, reumatoidalne zapalenie stawów czy choroba Hashimoto), ale równie często można zauważyć korelację występowania endometriozy z takimi czynnikami jak:
- upośledzenie odpływu krwi menstruacyjnej z macicy – na skutek wad budowy macicy (przegroda macicy, tyłozgięcie, zarośnięcie macicy lub szyjki, zarośnięcie błony dziewiczej i inne), w przebiegu przebytych urazów, zakażeń lub zabiegów chirurgicznych,
- wczesne wystąpienie menarche, czyli pierwszego krwawienia menstruacyjnego,
- krótkie cykle miesiączkowe (poniżej 27 dni) i związane z tym częstsze występowanie krwawień,
- bezdzietność.
Pomimo faktu, że endometrioza z roku na rok diagnozowana jest u coraz szerszej rzeszy kobiet, jej przyczyny i czynniki ryzyka wciąż pozostawiają wiele do odkrycia. Tym bardziej jednak warto zwracać uwagę na swoje ciało i w razie obaw lub wątpliwości jak najszybciej skorzystać ze specjalistycznej pomocy.
Jak zdiagnozować endometriozę?
Diagnostyka endometriozy zaczyna się od zebrania wywiadu medycznego i badania ginekologicznego. Lekarz może zalecić badanie USG lub rezonans magnetyczny (MRI). Zgodnie z najnowszymi wytycznymi Europejskiego Towarzystwa Rozrodu Człowieka i Embriologii (ESHRE), obecnie diagnostyka endometriozy w większym stopniu powinna opierać się na badaniach obrazowych niż laparoskopii.
Stopnie zaawansowania endometriozy
Endometrioza jest dolegliwością niejednorodną, a wielkość i stopień rozsiania zmian mogą być różne, na co zwróciło uwagę Amerykańskie Towarzystwo Medyczne Rozrodu (ASRM), dokonując klasyfikacji schorzenia według czterech stopni opartych na wielkości, liczbie i rodzaju zmian.

Klasyfikacja endometriozy ASRM:
- I stopień (minimalny) – ogniska mają niewielkie rozmiary (poniżej 5 mm). W jajnikach i jajowodach mogą występować nieunaczynione zrosty czy wolne strzępki jajowodów,
- II stopień (łagodny) – zaobserwowane ogniska mają średnicę przekraczającą 5 mm, a w obrazie klinicznym można zauważyć zrosty pomiędzy jajnikami a szerokimi więzadłami, w jajowodach, jajnikach czy w zagłębieniu maciczno-odbytniczym. U części pacjentek występują torbiele czekoladowe,
- III stopień (umiarkowany) – więzadła szerokie, czyli krzyżowo–maciczne są połączone zrostami z jajnikami. Ogniska endometriozy widoczne są również w zrostach jajników i w zagłębieniu maciczno–odbytniczym,
- IV stopień (ciężki) – najwyższy i najbardziej zaawansowany stopień choroby. Charakteryzuje się brakiem ruchomości macicy w badaniu palpacyjnym i ginekologicznym, a sama macica jest przyrośnięta w tyłozgięciu do jelit lub mocno przemieszczona ku tyłowi. Jelita są w zrostach z otrzewną zagłębienia maciczno–odbytniczego, z trzonem macicy lub z więzadłami maciczno-odbytniczymi. Ogniska zlokalizowane są również w szyjce macicy, pochwie i mogą wychodzić poza obręb miednicy mniejszej.
Podstępność endometriozy polega na tym, że niepokojące objawy mogą wcale nie pojawiać się wraz z zaawansowaniem choroby. Ciężka postać endometriozy może przebiegać zupełnie bezobjawowo, podczas gdy nawet drobne ogniska mogą powodować dolegliwości bólowe o sporym nasileniu.
Jakie obszary najczęściej atakuje endometrioza?
Endometrioza zwykle najpierw atakuje obszary w najbliższym otoczeniu macicy, a także ją samą. W miarę rozrostu wraz z każdym kolejnym stopniem zaawansowania choroby, ogniska endometriozy mogą pojawiać się w coraz to innych obszarach ciała kobiety, docierając nawet do zupełnie niespodziewanych zakamarków.

W skrajnie rzadkich przypadkach ogniska endometriozy diagnozuje się w tak oddalonych od macicy częściach ciała jak płuca, siatkówka oka, mózg czy skóra.
Endometrioza a ciąża
Szacuje się, że nawet 40-50% kobiet z niepłodnością choruje na endometriozę.
– Endometrioza nie musi to oznaczać rezygnacji z macierzyństwa – ważna jest szybka diagnoza i wdrożenie odpowiedniego leczenia – mówi lek. Jarosław Kaczyński, ginekolog-położnik, endokrynolog, Kierownik Medyczny Invimed Warszawa Mokotów Invimed.
Choroba może utrudniać zajście w ciążę, powodując trudności z zapłodnieniem i zagnieżdżeniem się zarodka. Zrosty, wywołane chorobą, mogą powodować niedrożność jajowodów, a przewlekły stan zapalny ma toksyczne działanie na komórki jajowe oraz zarodek. Choroba zaburza wydzielanie hormonów przez jajniki, zmniejsza rezerwę jajnikową (tj. liczbę i jakość komórek jajowych), zaburza funkcje endometrium ograniczając możliwości zagnieżdżenia się zarodka, a jeżeli nawet dojdzie do zagnieżdżenia, może być przyczyną poronień nawykowych. Na dalszym etapie choroba może prowadzić do spadku jakości komórek jajowych i nieprawidłowych interakcji pomiędzy komórką jajową, a plemnikiem. Ból podczas stosunków powoduje strach przed współżyciem i obniżenie libido co sprawia, że pary starające się o dziecko rzadziej podejmują współżycie lub jest ono niepełne.
Nowoczesne podejście do leczenia niepłodności u pary borykającej się z niemożnością uzyskania ciąży, w praktyce oznacza leczenie w programie zapłodnienia pozaustrojowego. Dzięki kontrolowanej stymulacji owulacji, uzyskujemy kilka – kilkanaście pęcherzyków, w których zawarta jest dojrzała komórka jajowa. Po zapłodnieniu oocytów, monitorujemy rozwój zarodków do 5/ 6 doby, aby w stadium blastocysty poddać je krioprezerwacji. W ten sposób uzyskane zarodki, możemy transferować do jamy macicy, uprzednio przygotowanej do tego w terapii hormonalnej dedykowanej pacjentkom z endometriozą / adenomiozą.
Tak zaplanowana terapia daje bardzo wysoki odsetek ciąż, pozwala skrócić czas oczekiwania na upragnione dziecko i pozwala ominąć te wszystkie problemy w prokreacji człowieka, które niesie ze sobą rozpoznanie endometriozy.
Jeżeli pacjentka z endometriozą w chwili obecnej nie rozważa macierzyństwa, zasadne jest zabezpieczyć jej komórki jajowe na przyszłość, albowiem w przebiegu procesu chorobowego, jakim jest endometrioza, oocyty ulegają przyspieszonej degradacji i ich jakość jest niższa, niż wynikałoby to z wieku biologicznego kobiety.
Jak leczyć endometriozę?
W leczeniu endometriozy kuracją pierwszego rzutu jest farmakoterapia, która ma na celu zmniejszenie dolegliwości bólowych, przywrócenie jak najbardziej prawidłowego stanu endometrium i unormowanie hormonalne – zwłaszcza obniżenie poziomu estrogenów. W przypadku dalszego stadium endometriozy przeprowadza się laparoskopię, czyli małoinwazyjny zabieg, podczas którego usuwa się endometrialne zmiany. W przypadku zaawansowanej endometriozy, w której zmiany są duże lub dotyczą wielu narządów, może wymagać leczenia operacyjnego.
Do innych metod leczenia endometriozy należą także leczenie chirurgiczne oraz leczenie skojarzone.
Leczenie endometriozy i wybór odpowiedniej metody zależy przede wszystkim od stopnia zaawansowania choroby i występujących zmian, ale także tolerancji na farmakologię, kosztów terapii i planów kobiety dotyczące przyszłej ciąży i macierzyństwa.
Endometrioza – leczenie farmakologiczne
Farmakologiczne leczenie endometriozy ma na celu wywołanie braku krwawień menstruacyjnych i doprowadzenie do hipoestrogenizmu, co w teorii ma zapobiec wzrostowi endometrium i umożliwić regresję już istniejących zmian. W praktyce farmakoterapia polega głównie na przyjmowaniu leków antykoncepcyjnych, gestagenów, a także leków zmniejszających wydzielanie estrogenów przez jajniki i gonadotropin wydzielanych przez przysadkę mózgową. Leczenie hormonalne jest zwykle połączone z podażą niesteroidowych leków przeciwzapalnych, które stosowane są głównie w celu zmniejszenia dolegliwości bólowych i ograniczenia stanu zapalnego w obrębie ognisk endometriozy.
Należy jednak zwrócić uwagę, że działanie antykoncepcyjne farmakoterapii może mieć negatywny wpływ na płodność pacjentki nawet po zakończeniu terapii, a upływający czas sprawia, że im później doszło do diagnozy, tym trudniejsze może być późniejsze zajście w ciążę.
W leczeniu objawów endometriozy stawia się na takie leki jak:
- doustna antykoncepcja jest terapią pierwszego rzutu, zwłaszcza u najmłodszych pacjentek. Ma za zadanie zmniejszyć lub całkowicie zniwelować zarówno bóle menstruacyjne jak i te spowodowane wystąpieniem ognisk endometriozy. W tym celu zwykle pacjentki zażywają ją ciągle, bez ośmiodniowego okresu przerwy, przeznaczonego na indukcję miesiączki.
- progestageny wpływają na zahamowanie wzrostu ognisk endometriozy a nawet całkowite ich zniknięcie. Mogą być przyjmowane zarówno doustnie, domięśniowo, jak i pod postacią uwalniającej hormon wkładki wewnątrzmacicznej. Wśród skutków ubocznych stosowania progestagenów wymienia się przyrost masy ciała, obniżenie nastroju, zatrzymywanie wody w organizmie i nieregularne krwawienia
- analogi gonadoliberyny zmniejszają wydzielanie gonadotropin z przysadki. Lek może być przyjmowany podskórnie, domięśniowo lub donosowo. Terapia trwa 6 miesięcy, niestety wiele pacjentek nie decyduje się na nią ze względu na wysokie koszty. Działanie niepożądane analogów to przede wszystkim hipoestrogenizm, który może prowadzić do osteoporozy.
- inhibitory aromatazy – enzymy te pełnią istotną funkcję przy produkcji gestagenów i estrogenów. Chętnie wybierane ponieważ ich stosowanie nie ma wpływu na gęstość kości i nie powoduje ryzyka wystąpienia osteoporozy.
- niesteroidowe leki przeciwzapalne stosowane przeciwbólowo. Ich zaletą jest brak nasilonych działań niepożądanych oraz ich powszechna dostępność i niska cena.
Farmakoterapia skierowana jest młodych kobiet, które nie planują jeszcze ciąży, jak również do kobiet już będących matkami, które następnych ciąż nie chcą bądź nie przewidują, ponieważ opóźnia ona podjęcie starań o dziecko.
Operacja i leczenie chirurgiczne endometriozy
Leczenie operacyjne endometriozy ma na celu uwolnienie zrostów, wycięcie ognisk i guzów endometrialnych oraz przywrócenie warunków anatomicznych. Ma ono również niebagatelny wpływ na takie objawy choroby jak bezpłodność czy występujące dolegliwości bólowe.
Z tego powodu większość pacjentek zakwalifikowanych do leczenia operacyjnego to kobiety z dolegliwościami bólowymi, niereagujące na farmakoterapię. Do bezpośrednich wskazań leczenia chirurgicznego zaliczają się również duże torbiele endometrialne (powyżej 3 cm), naciekające inne organy (jelito, drogi moczowe czy przegrodę pochwowo-odbytniczą) oraz niepłodność, której inne przyczyny zostały wykluczone w toku diagnostyki.
Można wymienić dwa rodzaje leczenia chirurgicznego endometriozy:
- Zachowawcze leczenie chirurgiczne – ma na celu usunięcie ognisk choroby i przywrócenie prawidłowej ruchomości i funkcjonowania narządów miednicy mniejszej. Zabieg powinien zmniejszyć dolegliwości bólowe pacjentki oraz znacznie poprawić płodność, zwiększając szansę na naturalne poczęcie. Z założenia zachowawcze leczenie chirurgiczne ma wyeliminować możliwie największą liczbę ognisk i zmniejszyć ryzyko nawrotu choroby. Należy zauważyć, że całkowite usunięcie ognisk może być utrudnione lub wręcz niemożliwe. Pozostawienie nawet najmniejszego fragmentu nieprawidłowej tkanki może spowodować nawrót choroby i utrzymywanie się wcześniejszych dolegliwości.
Techniką operacyjną z wyboru jest laparoskopia, jako mniej inwazyjna i znacznie bezpieczniejsza od laparotomii. Wiąże się również z mniejszymi powikłaniami i szybszym powrotem do pełni sprawności.
- Radykalne leczenie chirurgiczne stosowane jest zazwyczaj w przypadkach szczególnie trudnych, w których farmakoterapia i leczenie zachowawcze nie odniosły pożądanego skutku. Polega na usunięciu macicy wraz z przydatkami, wywołując menopauzę chirurgiczną.
Podczas laparotomii chirurg ma pełny wgląd do wewnątrz jamy brzusznej, dzięki czemu może usunąć nawet te ogniska, do których dojście laparoskopowe byłoby utrudnione lub niemożliwe.
Dla kobiet w wieku rozrodczym oznacza to, że muszą zdawać sobie sprawę, z braku możliwości zajścia w ciążę po takiej operacji, dlatego musi to być decyzja przemyślana, ponieważ skutki zabiegu są nieodwracalne.
Czy endometrioza może się odnowić?
Nawet najbardziej urozmaicone leczenie farmakologiczne czy najdokładniejszy zabieg operacyjny nie dają pewności całkowitego wyleczenia. Podjęte leczenie ma na celu zmniejszenie dolegliwości, jednak nie gwarantuje, że objawy nie powrócą z taką samą siłą.
Ryzyko nawrotu jest zdecydowanie mniejsze w przypadku odpowiednio przeprowadzonego zabiegu chirurgicznego niż po zastosowaniu terapii lekowej, jednak żadna z metod nie jest gwarantem braku wznowy.
Zasadniczo można zauważyć korelację między zaawansowaniem choroby przed podjętym leczeniem a późniejszymi nawrotami – im wyższy był stopień endometriozy, tym większe ryzyko ponownego wystąpienia.
In vitro a endometrioza
In vitro to metoda proponowana w III i IV stopniu nasilenia choroby, a także w przypadku, w którym pomimo niewielkiej ilości zmian występują dodatkowe czynniki uniemożliwiające podjęcie próby inseminacji (np. zrośnięte jajowody). Wyniki badań klinicznych wskazują, że zapłodnienie pozaustrojowe jest najskuteczniejszą formą leczenia niepłodności u pacjentek z endometriozą. Połączenie plemnika z komórką jajową poza organizmem pozwala wyeliminować niekorzystne warunki środowiskowe, towarzyszące endometriozie. Dzięki temu, jak wykazują badania przeprowadzone w USA na podstawie ponad 350 000 cykli, w grupie pacjentek, u których jedyną przyczyną niepłodności była właśnie endometrioza, odsetek urodzeń był nawet wyższy niż w grupie kobiet w rozpoznaną niepłodnością o innej przyczynie.
Endometrioza pogarsza jednak rokowania, ze względu na zmniejszoną rezerwę jajnikową, gorszą jakość oocytów, odporność na progesteron czy zaburzenia implantacji.
Warto zwrócić uwagę na fakt, że zapłodnienie in vitro może zachować płodność kobiety na przyszłość. W przypadku, kiedy skutkiem przeprowadzonej operacji będzie obniżenie rezerwy jajnikowej (ze względu na torbiele endometrialne jajników, usunięte podczas zabiegu), pacjentka może skorzystać z zamrożenia zarodków lub oocytów jeszcze przed operacją, co może zwiększyć szanse na ciążę po zabiegu.
Jak żyć z endometriozą?
Nie poznano w pełni ani przyczyn powstawania endometriozy, ani leku lub procedury medycznej, która dawałaby 100% szans na wyzdrowienie.
Coraz większą rolę zwraca się jednak na styl życia i dietę u pacjentek z endometriozą. Mogą one skutecznie wpłynąć na jakość życia z tą chorobą.
Coraz częściej podnoszą się głosy, że odpowiednia dieta może wpłynąć na złagodzenie objawów i obok metod farmakologicznych i chirurgicznych powinna być ona uzupełnieniem terapii. Głównym celem diety w leczeniu endometriozy ma być wyciszenie toczącego się w organizmie stanu zapalnego i obniżenie poziomu estrogenów.
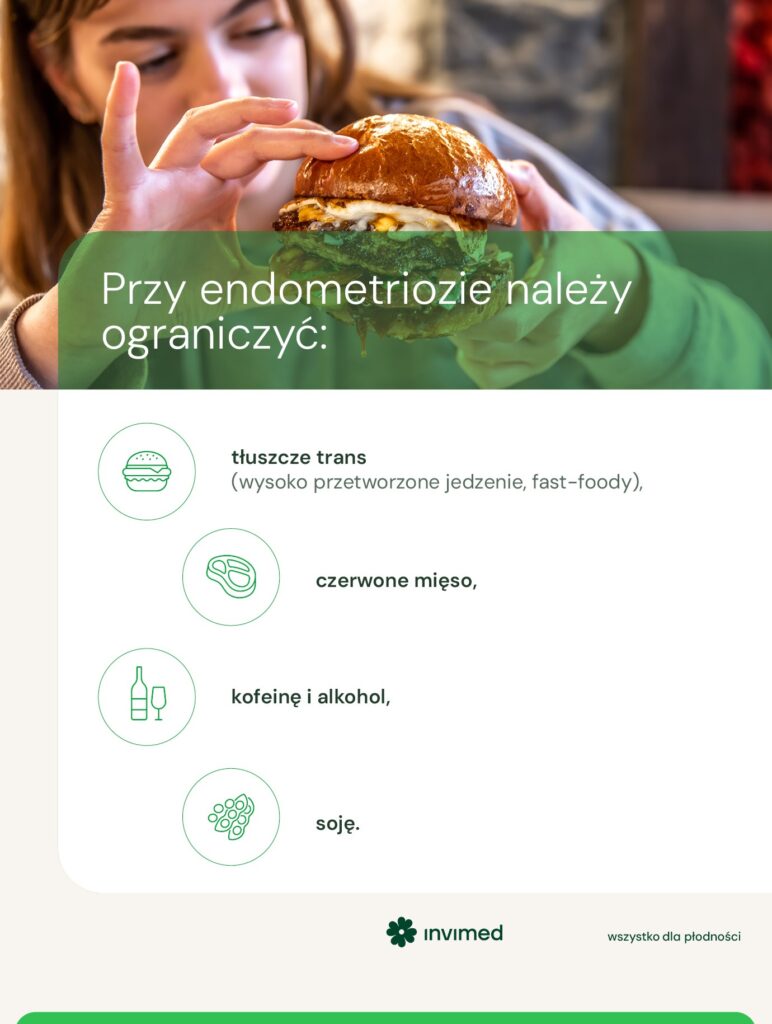
Dlatego dieta w endometriozie powinna być bogata w:
- warzywa i owoce dostarczające przeciwutleniaczy,
- nienasycone kwasy tłuszczowe omega-3 (tłuste morskie ryby i owoce morza, awokado, oliwa z oliwek),
- produkty zawierające cysteinę i glutation (białe mięso, tuńczyk, fasola, soczewica i inne strączkowe),
- produkty zawierające likopen (pomidory) i beta karoten (marchew, buraki, paprykę).
Więcej informacji na temat prawidłowej diety w endometriozie można znaleźć w e-booku przygotowanym przez zespół Invimed.
Znajdują się w nim zarówno ogólne informacje dietetyczne, jak i gotowe przepisy.
Darmowy e-book: Dieta – ukojenie w endometriozie
Odpowiednia dieta pozwala zmniejszyć dolegliwości bólowe, poprawić funkcjonowanie układu odpornościowego i wesprzeć gospodarkę hormonalną.
Wsparciem dla leczenia endometriozy może być również odpowiednia aktywność fizyczna. Ćwiczenia o umiarkowanej intensywności, wspierając układ immunologiczny, działają przeciwzapalnie, a dodatkowo mają moc regulowania hormonów – przede wszystkim insuliny i estrogenów, mających przecież kluczowe znaczenie w terapii endometriozy.
Dodatkowo ruch dotlenia narządy wewnętrzne i stawy oraz poprawia mobilność tych ostatnich, podnosi poziom endorfin i pomaga układowi nerwowemu efektywniej się regenerować i radzić sobie z przewlekłym bólem.
Badania wskazują, że regularny ruch o umiarkowanej lub wysokiej intensywności znacząco wpływa na poprawę jakości życia pacjentek z endometriozą. Żeby jednak poprawa była zauważalna, należy ćwiczyć co najmniej 3x w tygodniu przez 30 minut.
Do polecanych aktywności należą:
- joga, pilates i stretching,
- pływanie i jogging,
- treningi fitness i zajęcia taneczne.
Ale także każda inna forma ruchu, która sprawia, że pacjentka czuje się lepiej.
Nie do przecenienia są również wszelkie ćwiczenia oddechowe i techniki relaksacji, które dodatkowo pomagają zwalczać stres, mający swój udział w zaostrzeniu procesów zapalnych. Także w endometriozie.
Wśród form aktywności, które nie są polecane znajdują się wszystkie sporty, które mogą powodować napięcie i niedotlenienie w obszarze miednicy i brzucha, co może powodować nasilenie objawów. Są to między innymi treningi siłowe, interwałowe i crossfit, sporty walki, tenis i wszystkie ćwiczenia skoncentrowane na wzmożonej pracy mięśni brzucha.
Każda kobieta jest inna i inne ma potrzeby, dlatego w razie wątpliwości można skorzystać z pomocy fizjoterapeuty, który pomoże dostosować ćwiczenia do potrzeb. Warto też obserwować ciało i płynące z niego sygnały – zarówno w trakcie, jak i po zakończeniu ćwiczeń.
Według szwajcarskich naukowców kobiety cierpiące na endometriozę mogą doświadczać chronicznego zmęczenia nawet dwa razy częściej niż ich zdrowe koleżanki. Wyczerpanie to może być następstwem przewlekłych stanów zapalnych, obciążających układ odpornościowy i w efekcie powodujących zmęczenie. Dlatego równie ważnym wsparciem leczenia co wspomniana dieta i aktywność fizyczna jest dbałość o odpowiedni odpoczynek i unikanie stresów, zawsze, gdy to możliwe.
Endometrioza jest przewlekłą i ciężką chorobą, pomimo faktu, że często nie daje jednoznacznych objawów, a jej wykrycie pozostaje dziełem przypadku. Chociaż choroba dotyka głównie kobiet w wieku rozrodczym, może występować również u młodych dziewcząt.
Diagnoza nie jest prosta, ale zaniechanie jej może skutkować opóźnieniem terapii i związanym z nim postępem choroby, dlatego przy podejrzeniu endometriozy warto skierować się do specjalisty, celem prawidłowego rozpoznania.
Autor tekstu

dr n. med. Łukasz Sroka
Kierownik Medyczny, Specjalista ginekolog-położnik w Invimed Poznań
Kierownik Medyczny, Specjalista ginekolog-położnik w Invimed Poznań

dr n. med. Anna Niesłuchowska-Hoxha
Specjalista ginekolog-położnik w w Invimed Katowice
Specjalista ginekolog-położnik w w Invimed Katowice

dr n. med. Andrzej Rogoza
Specjalista ginekolog-położnik, androlog kliniczny w Invimed Gdynia
Specjalista ginekolog-położnik, androlog kliniczny w Invimed Gdynia

dr n. med. Tomasz Dworniak
Specjalista ginekolog-położnik w Invimed Warszawa
Specjalista ginekolog-położnik w Invimed Warszawa
- Spaczyński, R. Z., Kotarski, J., Bidziński, M., Drosdzol-Cop, A., Jach, R., Paszkowski, T., … & Zawiejska, A. (2013). Stanowisko grupy ekspertów Polskiego Towarzystwa Ginekologicznego w zakresie leczenia endometriozy. Ginekologia Polska, 84(11), 871-879. https://journals.viamedica.pl/ginekologia_polska/article/download/46120/32910
- Instytut Endometriozy Wrocław. (2024). Lecząc endometriozę, przywracamy kobietom płodność. https://instytutendometriozy.pl/leczac-endometrioze-przywracamy-kobietom-plodnosc/
Najczęściej zadawane pytania – FAQ?
Tak, predyspozycje do endometriozy mogą być dziedziczne. Kobiety, których matki lub siostry cierpiały na endometriozę, mają 3-10 razy wyższe ryzyko zachorowania. Badania na bliźniętach jednojajowych potwierdziły udział czynników genetycznych w rozwoju tej choroby.
Po leczeniu endometriozy zaleca się regularne kontrole u ginekologa co 6-12 miesięcy. Częstotliwość zależy od stopnia zaawansowania choroby i zastosowanej terapii. Kontrole pozwalają wcześnie wykryć ewentualny nawrót choroby i szybko wdrożyć odpowiednie leczenie.
Tak, przewlekły stres może nasilać objawy endometriozy poprzez zaostrzenie procesów zapalnych w organizmie. Stres wpływa również na układ hormonalny i immunologiczny, co może pogorszyć przebieg choroby. Dlatego ważne jest stosowanie technik relaksacyjnych i dbanie o odpoczynek.
Koszty leczenia endometriozy są bardzo zróżnicowane. Podstawowe badania i farmakoterapia mogą być refundowane przez NFZ. Dodatkowe zróżnicowane koszty: prywatne zabiegi laparoskopowe, analogi gonadoliberyny i leczenie in vitro.
Prezentowane informacje o charakterze medycznym powinny być traktowane jako ogólne wytyczne i nie zastępują one indywidualnej oceny lekarza w kwestii postępowania medycznego wobec każdego pacjenta. Lekarz, po dokładnym zbadaniu stanu pacjenta, ustala zakres i częstotliwość badań diagnostycznych oraz/lub procedur terapeutycznych, uwzględniając konkretne wskazania medyczne. Wszelkie decyzje medyczne są podejmowane w pełnym porozumieniu z pacjentem.
Autor artykułu
Redakcja Invimed - służymy pacjentom rozwiązując ich problemy z płodnością. Korzystamy ze światowej wiedzy medycznej, najnowocześniejszych technologii oraz metod leczenia. Jesteśmy po to, aby spełniać marzenia o rodzicielstwie. Uśmiechy na twarzach szczęśliwych rodziców nadają sens naszej pracy.
Zobacz wszystkie artykuły →